Die WHO rechnet nicht damit, dass die Corona-Pandemie bald vorbei sein wird. Die Gefahr sei nach wie vor „sehr hoch“, warnte die Organisation. In einigen Teilen der Welt breitet sich das Virus weiter rasant aus.
Zum Artikel
Monatsarchive: August 2020
Welche Impfungen braucht mein Baby?
Hier finden Sie Antworten auf die von Eltern am häufigsten gestellten Fragen zum Thema Impfen.
Was sind Impfungen?
Wie funktioniert Impfung?
Warum sollte ich mein Kind impfen lassen?
Kommt mein Baby mit den vielen Impfungen klar?
Manche Krankheiten gibt es hier doch gar nicht mehr. Soll ich mein Kind trotzdem impfen lassen?
und viele weitere Fragen werden im folgenden Artikel von UNICEF beantwortet.
Zum Artikel
Die Geschichte des Impfstoffes
Im folgenden Artikel ist in kurzen Worten die Historie der Impfung und des allgemeinen Impfstoffes beschrieben.
Impfziele werden nicht erreicht
Die Evaluation des RKI hat ergeben dass die Impfziele weiterhin verfehlt werden.
Weitere Informationen finden Sie unter folgendem Artikel.
G7-Staaten wollen Infektionskrankheiten eindämmen
Die großen Industriestaaten der G7-Gruppe wollen den Ausbruch und die Verbreitung gefährlicher Krankheiten wie Aids, Tuberkulose und Malaria eindämmen
Infektionsepidemiologisches Jahrbuch 2018
Das Robert Koch-Institut (RKI) hat die Online-Version seines Infektionsepidemiologischen Jahrbuchs 2018 veröffentlicht. Hier werden die bundesweit erfassten und an das RKI übermittelten Daten zu meldepflichtigen Infektionskrankheiten zusammengestellt und bewertet.
FSME (Frühsommer-Meningoenzephalitis)
Die Frühsommer-Meningoenzephalitis (FSME) ist eine Entzündung des Gehirns und der Hirnhäute, die durch Viren hervorgerufen wird. Die Erreger kommen in vielen Ländern Europas vor, in Deutschland befinden sich die Risikogebiete vor allem im Süden (Baden-Württemberg, Bayern, Südhessen sowie im südöstlichen Thüringen). Bei FSME handelt es sich um eine grippeähnliche Virusinfektion, die hauptsächlich durch infizierte Zecken auf den Menschen übertragen wird. Eine Infektion von Mensch zu Mensch ist hier nicht möglich. Aufgrund der langen Inkubationszeit von bis zu vier Wochen ist es schwer zu sagen, wann die ersten Symptome nach einer Infektion auftreten. Bei Kindern verläuft eine Infektion nahezu unbemerkt, es treten lediglich leichte Beschwerden auf. Bei Erwachsenen treten stärkere Beschwerden auf, welche sich in zwei Phasen aufteilen. Die Krankheit verläuft mit zunehmendem Alter schwerer, deswegen sind vor allem Senioren anfällig für Komplikationen.

In der ersten Phase zeigen sich zunächst grippeähnliche Symptome wie Fieber, Kopf- und Gliederschmerzen und allgemeines Krankheitsgefühl. Häufig ist zu diesem Zeitpunkt der Zeckenstich vergessen und die Beschwerden werden als Erkältung fehlgedeutet.
In der zweiten Phase kann es zu einer Entzündung der Hirnhäute und des Gehirns (Meningoenzephalitis) kommen. Bei schwerem Verlauf kann es auch zu einer Entzündung des Rückenmarks kommen. Symptome, die auf eine Meningoenzephalitis hindeuten, sind erneutes Auftreten von Fieber, Übelkeit, Erbrechen und Ausfälle des Nervensystems. Es kann auch zu Lähmungserscheinungen in Armen und Beinen kommen, sowie Schluck- und Sprechstörungen, Atemlähmungen und starker Schläfrigkeit.
Besonders gefährdet sind Personen in Risikogebieten, die sich häufig in der freien Natur, beispielsweise im Gras oder bei niedrigen Büschen bewegen oder engen Kontakt mit frei lebenden Tieren haben.
Die effektivste Maßnahme, um eine Infektion mit FSME zu verhindern, ist die FSME-Impfung. Allerdings schützt diese Impfung nicht vor der Erkrankung der Lyme Borreliose, diese ist die häufigste durch Zecken übertragene Erkrankung in Deutschland mit geschätzten 60.000 bis 100.000 Neuerkrankungen pro Jahr.
Zusammenfassung:
Inkubationszeit: 3-28 Tage
Symptome: grippeähnliche Symptome. Unter anderem hohes Fieber, Schwindel, Nackensteifigkeit, Übelkeit und Erbrechen. Schwere Verläufe können zu einer Hirnhautentzündung führen und bleibende Schäden hinterlassen.
Behandlung: Es können nur Symptome behandelt werden
Erreger: Virus (Falvivirus)
Infektionsweg: Zeckenstich oder das Trinken von virusinfizierter Rohmilch
Lernmaterial:
- Fragensammlung
- Lernkarte
- Impfstoff
- Krankheit
- Foliensatz
Quelle:
Pfizer Deutschland (2017): Diphtherie-Impfung bei Kindern, URL: https://www.zecken.de/de/der-richtige-zeckenschutz-was-hilft-gegen-zecken, Aufruf am 28.07.2020.
Prof. Dr. med. Heidrun M. Thaiss (23.04.2018): Information über Krankheitserreger beim Menschen, URL: https://www.infektionsschutz.de/erregersteckbriefe/fsme/, Aufruf am 28.07.2020.
Dr. Volker Fingerle (2013): Borreliose, URL: lgl.bayern.de/gesundheit/infektionsschutz/infektionskrankheit_a_z.html, Aufruf am 27.07.2020.
Herpes zoster (Gürtelrose)
Gürtelrose ist eine Viruserkrankung, welche durch den gleichen Erreger wie Windpocken verursacht wird, hierbei handelt es sich um den Varizella-Zoster-Virus. Ein schmerzhafter Hautausschlag ist ein typisches Symptom des Krankheitsbildes „Gürtelrose“, dieser heilt in der Regel nach wenigen Wochen folgenlos wieder ab. Allerdings ist eine frühe Behandlung wichtig, um das Risiko von Komplikationen zu senken. Bei einer Erstinfektion mit dem Varizella-Zoster-Virus entwickelt sich das Krankheitsbild der Windpocken. Nach Abheilung dieser Kinderkrankheit verbleibt der Virus inaktiv im Körper. Bei einem geschwächten Immunsystem kann sich der Virus jederzeit wieder aktivieren und das Krankheitsbild der Gürtelrose hervorrufen.
Bei einer Reaktivierung der Viren breiten sich die Viren entlang der Nervenbahnen aus und sorgen auf ihrem Weg für Entzündungen des betroffenen Nervengewebes. In den betreffenden Hautbereichen entwickelt sich als Reaktion der typisch schmerzhafte Hautausschlag der Gürtelrose. Das bedeutet, nur Menschen, die sich zuvor mit Windpocken infiziert haben, können an einer Gürtelrose erkranken. Somit ist eine direkte Ansteckung mit Gürtelrose nicht möglich. Die häufigste Infektion findet über die infektiöse Flüssigkeit des Ausschlages statt, da der Infektionsweg des Varizella-Zoster-Virus durch Tröpfcheninfektion stattfindet. Ebenso ist bei der Gürtelrose die Flüssigkeit der Bläschen hoch ansteckend. Eine Infektionsgefahr besteht ab dem Auftreten des Hautausschlages bis zu dessen Vollständigen Verkrustung. Im Allgemeinen dauert dies fünf bis sieben Tage. Das Krankheitsbild der Gürtelrose tritt meist in einem Alter ab 40 Jahren auf. Dies liegt daran, dass im hohen Alter die Körperabwehr an Leistungsfähigkeit verliert und somit können sich die Viren reaktivieren und verbreiten. Eine Gürtelrose bei Kindern oder jungen Erwachsenen ist eher selten.
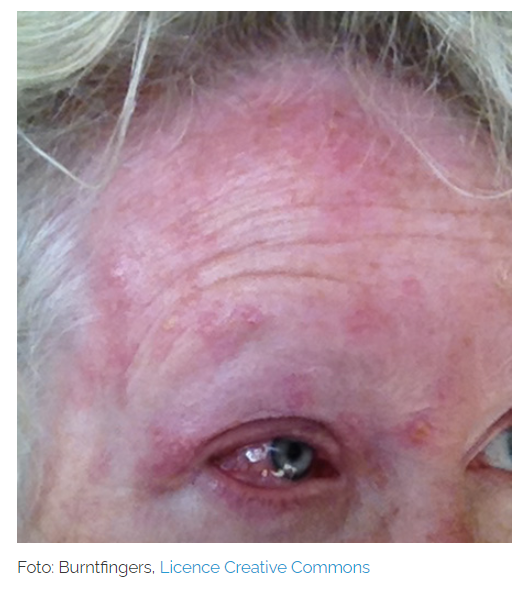
In der Frühphase der Erkrankung treten noch keine spezifischen Symptome auf. Die Patienten berichten über allgemeine Krankheitszeichen wie Abgeschlagenheit, Kopf- und Gliederschmerzen oder leichtem Fieber. An betroffenen Hautarealen können Missempfindungen wie ein Kribbeln auftreten. Nach zwei bis drei Tagen entwickelt sich der typische Gürtelrosen-Ausschlag, welcher mit Schmerzen im betroffenen Hautareal einhergeht. Er beginnt meist mit einer unspezifischen Rötung an der betroffenen Stelle mit kleinen Hautknötchen. Aus diesen Knötchen entwickeln sich innerhalb von Stunden kleine Hautbläschen, die auch jucken können. Sie sind zunächst mit einer klaren Flüssigkeit gefüllt, die im Verlauf eintrübt. Nach dem Aufplatzen trocknen die Bläschen aus.
Schmerzen können vor, während und in ungünstigen Fällen auch nach dem Ausschlag auftreten. Da die Viren bei der Gürtelrose die Nerven angreifen, handelt es sich um sogenannte neuropathische Schmerzen. Diese äußern sich durch ein Brennen oder Stechen, sind manchmal dumpf und schießen immer wieder plötzlich ein. Gürtelrose-Schmerzen können als sehr stark empfunden werden. Die Viren wandern bestimmte Nervenbahnen an der Hautoberfläche entlang. Deshalb bildet sich der Ausschlag oft streifenförmig aus. Am häufigsten entwickelt sich eine Gürtelrose am Rücken oder im Brustbereich. Hier sieht der Ausschlag oft gürtelförmig aus, wodurch die Erkrankung auch ihren deutschen Namen „Gürtelrose“ bekommen hat. Prinzipiell kann jede Körperregion betroffen sein.
Menschen, die sich noch nicht mit dem Varizelle-Zoster-Virus infiziert haben, können sich impfen lassen. Von der STIKO wird die VZV-Impfung für Kinder und Jugendliche standardmäßig empfohlen. Sie schützt vor der Kinderkrankheit Windpocken und damit auch vor einer eventuell nachfolgenden Gürtelrose. Seit 2018 gibt es auch einen Impfstoff speziell gegen Gürtelrose, dieser Impfstoff wird vom RKI ab 60 Jahren empfohlen. Für die Impfung sind zwei Impfdosen in einem Abstand von zwei bis sechs Monaten nötig, die intramuskulär verabreicht werden. Grundsätzlich soll die Impfung für Personen ab 60 Jahren zum Standard werden, das empfiehlt zumindest die STIKO. Das bedeutet, dass auch die meisten gesetzlichen Krankenkassen die Kosten für die Impfung gegen Gürtelrose übernehmen. Wer sich impfen lassen möchte, sollte die Kostenübernahme vorher mit seiner Krankenkasse klären. Die Impfung ist gut verträglich, es kann zu allgemeinen Nebenwirkungen kommen. Häufig treten Rötungen und Schwellung der Einstichstelle auf, welche schmerzen können.
Zusammenfassung:
Inkubationszeit: nicht bestimmbar
Symptome: streifenförmiger Hautausschlag mit neuropathischen Schmerzen
Behandlung: Symptomatische Behandlung des Ausschlages
Erreger: Varizella-Zoster-Virus
Infektionsweg: Tröpfchen- und Schmierinfektion
Lernmaterial:
- Lernkarten
- Impfstoff
- Foliensatz
- Fragensammlung
Quellen:
Ommen, Oliver (o.J.): Gürtelrose – Impfung bei Erwachsenen, URL: https://www.impfen-info.de/impfempfehlungen/fuer-erwachsene/guertelrose-herpes-zoster.html, Aufruf am 20.07.2020.
Feichter, Martina (2020): Gürtelrose Impfung, URL: https://www.netdoktor.de/krankheiten/guertelrose/impfung/, Aufruf am 20.07.2020.
Grosser, Marian (2019): Gürtelrose, URL: https://www.netdoktor.de/krankheiten/guertelrose/, Aufruf am 20.07.2020.
Immunologie
Immunologie ist die Lehre von den biologischen und biochemischen Grundlagen der körperlichen Abwehr von Krankheitserregern. Das bedeutet, dass das Immunsystem die Verteidigung des Körpers gegen Krankheitserreger ist. Das Immunsystem der Wirbeltiere wird in zwei Äste aufgeteilt:
- Die angeborene Immunität: Das angeborene Immunsystem ist von Geburt an vorhanden und schützt unseren Körper vor einigen bestimmten Erkrankungen. Aber nicht alle Erreger können dadurch abgewehrt werden.
- Die erworbene Immunität: Die erworbene Immunität baut sich im Laufe des Lebens nach und nach auf. Nach dem Befall eines neuen Erregers bildet der Körper sogenannte „Gedächtniszellen“, welche bei einer neuen Infektion schneller auf den Erreger reagieren können und die Infektion effektiver eindämmen zu können.
Das Immunsystem bekämpft Krankheitserreger auf der Haut, im Gewebe und in Körperflüssigkeiten wie beispielsweise im Blut. Die beiden Immunitäten sind eng miteinander verzahnt und übernehmen unterschiedliche Aufgaben, damit der Körper so gut wie möglich vor Erregern geschützt ist. Das Immunsystem ist aus unterschiedlichen Zellen aufgebaut, welche jede seine eigenen Aufgaben haben. Dazu gehören: Phagozyten, Granulozyten, mononukleäre Phagozyten, Lymphzellen, Plasmazellen, Mastzellen.
Nur wenn alle Zellen perfekt zusammenspielen, ist eine optimale Abwehr gewährleistet!
Der menschliche Körper ist dauerhaft einer Vielzahl von Bakterien, Viren und Parasiten ausgesetzt. Somit befindet sich der Körper in einem ständigen Kampf mit Krankheitserregern. Um diese Aufgabe zu meistern, bedient sich der Körper an verschiedenen Abwehrmechanismen.
Zusammengefasst spielt sich eine Immunreaktion unter Beteiligung von antigenpräsentierenden Zellen, T-Helferzellen und B-Zellen wie folgt ab:
Das Antigen, mit dem das Immunsystem in Kontakt kommt, wird von antigenpräsentierenden Zellen abgebaut, die dann Bruchstücke davon auf der Oberfläche präsentieren. Die T-Helferzellen erkennen das Antigen über die Oberflächenrezeptoren. Dabei darf das von der T-Zelle erkannte Epitop des Antigens nicht mit dem B-Zellen erkannten Epitop identisch sein, sondern muss lediglich beide Epitope aufweisen. Die Antikörper erkennen ein bestimmtes Antigen aufgrund seiner Passform, diese muss komplementär, also das Gegenstück zum Antikörper sein. Nach der Antigenbindung werden die B-Zellen mithilfe von den T-Zellen zur Teilung angeregt und bilden Antikörper, diese können freie Antigene neutralisieren. Somit entwickelt sich nach und nach das erworbene Immunsystem.
Wenn unser Körper mit Antigenen in Kontakt kommt, wird das Antigen entweder toleriert oder es wird eine zellvermittelte Immunantwort oder eine Antikörperantwort eingeleitet. Im Fall der Antikörperantwort wird die B-Zelle, die auf ihrer Membran passende Antikörper trägt, zunächst zur Teilung angeregt und reift zur antikörperproduzierenden Plasmazelle heran. Der so entstehende Zellklon bildet nun Antikörper mit genauer Spezifität. Diese Reaktion kann man in vier Phasen unterteilen.
- Latenzphase: Es wird kein Antikörper entdeckt
- Logarithmische Phase: Der Antikörpertiter steigt logarithmisch an
- Plateauphase: Antikörpertiter stabilisiert sich
- Abnahmephase: Antikörper werden abgebaut
Bei einer erneuten Infektion mit dem gleichen Antigen ist der Körper in der Lage, schneller darauf zu reagieren. Die Antikörper-Produktion wird schneller angekurbelt. Grund dafür sind die sogenannten Gedächtniszellen, welche sich nach der ersten Infektion mit einem Erreger bilden. Die Gedächtniszellen bilden sich aus Plasmazellen. Sie sind nun darauf vorbereitet, die passenden Antikörper zu bilden. Diesen Effekt macht man sich auch bei der aktiven Impfung zunutze.
Im Falle einer Infektion mit Viren bildet die angeborene Abwehr mit sogenannten Killerzellen die erste Verteidigungslinie des Körpers. Ihre Aufgabe ist es, andere Zellen zu töten und sind für die Zerstörung von Tumorzellen von Bedeutung. Wenn die Killerzellen eine potenziell gefährliche Zelle ausfindig gemacht haben, docken sie an deren Zelloberfläche an, töten sie ohne die gesunden umliegenden Zellen zu gefährden (= programmierter Zelltod).
Polio (Kinderlähmung)
Polio (Kinderlähmung) ist eine potenziell tödlich verlaufende Infektionskrankheit. Der Virus kann in Gehirn und Rückenmark eindringen, was zu Lähmungen führt. Außerdem können Spätfolgen wie Gelenkfehlstellungen oder Osteoporose auftreten.
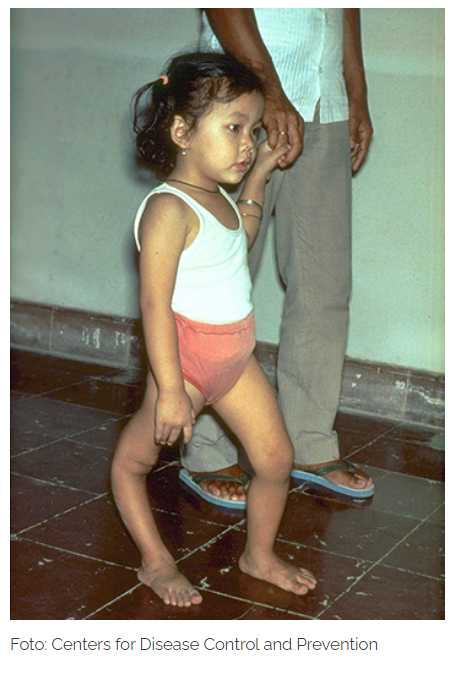
Früher war Polio eine gefürchtete Kinderkrankheit. Daher startete die WHO 1988 ein weltweites Programm, um die Kinderlähmung auszurotten. Dank dieses Programms, welches eine Impfung gegen Polio vorsieht, trat in Deutschland nach 1990 kein Fall von Kinderlähmung mehr auf. In Regionen wie Afrika kommt es allerdings immer wieder zu Ausbrüchen, da eine Polio-Impfung aus politisch-religiösen Gründen ausgesetzt wird.
Der Verlauf eine Polio-Infektion, kann variieren. Vier bis acht Prozent der Betroffenen entwickeln eine Polio-Erkrankung ohne Beteiligung des zentralen Nervensystems, die sogenannte abortive Polio. In seltenen Fällen weitet sich die Infektion auf das ZNS (Zentralnervensystem) aus. Zwei bis vier Prozent der Betroffenen entwickeln eine nicht-paralytische-Poliomyelitis. Diese entwickelt sich in wenigen Fällen zu einer paralytischen-Poliomyelitis.
Abortive Poliomyelitis kann sich etwa sechs bis neun Tage nach der Infektion mit den Polio-Viren entwickeln. Die Patienten leiden unter unspezifischen Symptomen wie Übelkeit, Durchfall, Fieber, Magen-, Hals-, Kopf- sowie Muskelschmerzen.
Nicht paralytische-Poliomyelitis entwickelt sich bereits nach drei Tagen. Symptome sind Fieber, Muskelkrämpfe, Rückenschmerzen und ein steifer Nacken. Diese Symptome sind ein Zeichen dafür, dass der Virus das zentrale Nervensystem befallen hat. Bei einigen Patienten mit nicht-paralytischen-Poliomyelitis bessern sich die Symptome anfänglich. Jedoch kann es nach zwei bis drei Tagen zu einer Verschlimmerung der Symptome kommen. Zudem entwickeln sich schrittweise eintretende schlaffe Lähmungen. Die Lähmungen sind meist asymmetrisch und betreffen Bein-, Arm-, Bauch-, Brustkorb- oder Augenmuskeln. Wenn diese Symptome auftreten, spricht man von einer paralytischen-Poliomyelitis.
Der Polio-Virus setzt sich im Magen-Darm-Trakt fest, in der Darmschleimhaut und dem Lymphgewebe der Darmwand. In erster Linie erfolgt die Übertragung fäkal-oral. Die Patienten scheiden den Erreger massiv mit dem Stuhl aus. Dadurch ergibt sich, dass sich der Virus vor allem durch schlechte hygienische Verhältnisse ausbreitet. Ebenso kann verschmutztes Trinkwasser eine Infektionsquelle sein. Die Ursache der Kinderlähmung selbst kann bis heute nicht behandelt werden, die Behandlung erfolgt daher symptomatisch.
Eine Impfung gegen Kinderlähmung ist die wichtigste vorbeugende Maßnahme und der wirksamste Schutz. Obwohl die Erkrankung in Deutschland nicht mehr vorkommt, treten vereinzelte Fälle durch den internationalen Reiseverkehr auch in Deutschland auf. Deshalb wird eine Polio-Impfung weiterhin von der STIKO empfohlen. Die Polio-Impfung wird im Säuglingsalter im Rahmen der Grundimmunisierung im Zusammenhang mit fünf weiteren Standardimpfungen durchgeführt. Die Sechsfachimpfung beinhaltet neben der IPV (inaktiven Polio-Vakzine) auch Impfstoffe gegen Diphtherie, Keuchhusten, Tetanus, Hepatitis-B und Hib. Die STIKO empfiehlt diesen Kombinationsimpfstoff, in drei Teilimpfungen zu verabreichen, mit dem 2+1 Schema. Der Sechsfachimpfstoff ist im Allgemeinen gut verträglich. Es können Rötungen und Schwellung der Einstichstelle auftreten, welche schmerzen können.
Das RKI empfiehlt, die Polio-Impfung im Alter zwischen neun und 16 Jahren einmal auffrischen zu lassen, um einen dauerhaften Schutz zu gewährleisten. Nach dem vollendeten 18ten Lebensjahr ist eine routinemäßige Polio-Auffrischungsimpfung nicht mehr vorgesehen. Wenn die letzte Auffrischung der Impfung jedoch mehr als zehn Jahre her ist, wird bei Reisen in ein Risikogebiet eine Polio-Reiseimpfung empfohlen.
Zusammenfassung:
Inkubationszeit: 3-35 Tage
Symptome: Bei etwa einer von vier Personen mit einer Poliovirus-Infektion kommt es zu grippeähnlichen Symptomen, Hals-, Kopf-, Bauchschmerzen, Fieber und Müdigkeit. Ein kleiner Anteil der infizierten Personen entwickelt schwere Symptome, welche das Gehirn und Rückenmark betreffen (Hirnhautentzündung, Lähmungen).
Behandlung: Die Behandlung beschränkt sich auf die Linderung der Symptome. In schweren Fällen sind künstliche Beatmung und intensivmedizinische Betreuung notwendig. Treten Lähmungen auf, wird eine lang andauernde Krankengymnastik erforderlich.
Erreger: Virus (Polioviren gehören zu den Enteroviren)
Infektionsweg: Kontakt- oder Schmierinfektion, hauptsächlich bei schlechter Hygiene.
Lernmaterial:
Quellen:
Ommen, Oliver (o.J.): Polio- Impfung bei Kindern, URL: https://www.impfen-info.de/impfempfehlungen/fuer-kinder-0-12-jahre/polio-kinderlaehmung.html, Aufruf am 20.07.2020.
Seidel, Mira (2019): Polio, URL: https://www.netdoktor.de/krankheiten/polio/, Aufruf am 20.07.2020.
Seidel, Mira (2020): Polio-Impfung, URL: https://www.netdoktor.de/krankheiten/polio/impfung/, Aufruf am 20.07.2020.