Eine Meningokokken-Infektion kann eine Meningitis (Hirnhautentzündung) auslösen. Eine Hirnhautentzündung kann sowohl durch Bakterien als auch von Viren verursacht werden. Eine Meningokokken bedingte Meningitis ist sehr gefährlich und muss schnellstmöglich behandelt werden. Denn bereits wenige Stunden nach dem Ausbruch einer bakteriell bedingten Meningitis kann es zu lebensbedrohlichen Komplikationen kommen.
Innerhalb weniger Stunden kann es nach Ausbruch einer bakteriell bedingten Meningitis zu lebensgefährlichen Notfällen kommen.
Eine Übertragung von Meningokokken ist nur durch Körperflüssigkeit möglich. Dies passiert im Normalfall nur durch sehr engen Körperkontakt, weshalb eine Infektion im normalen Alltag unwahrscheinlich ist.
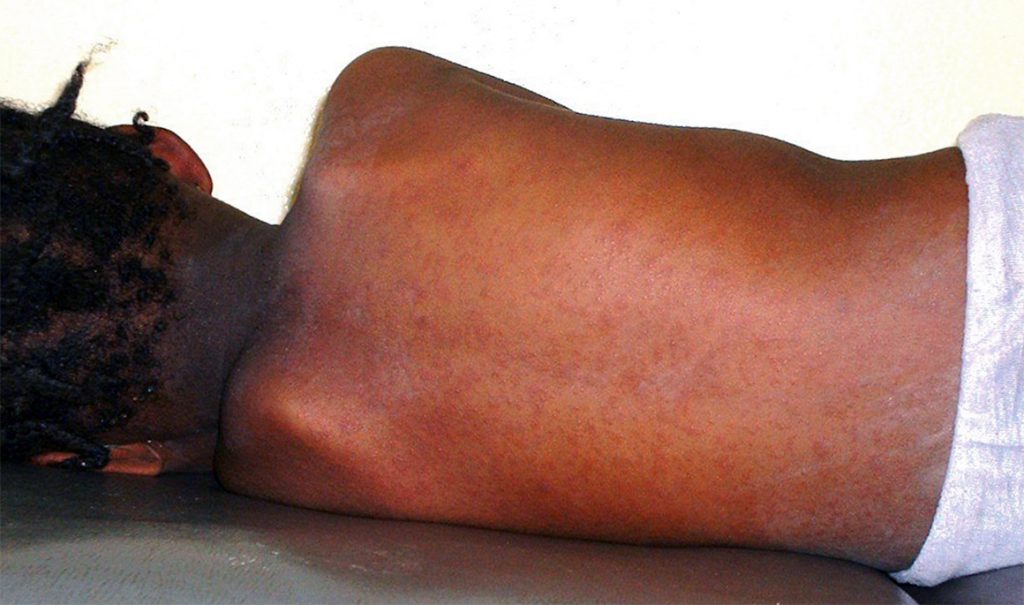
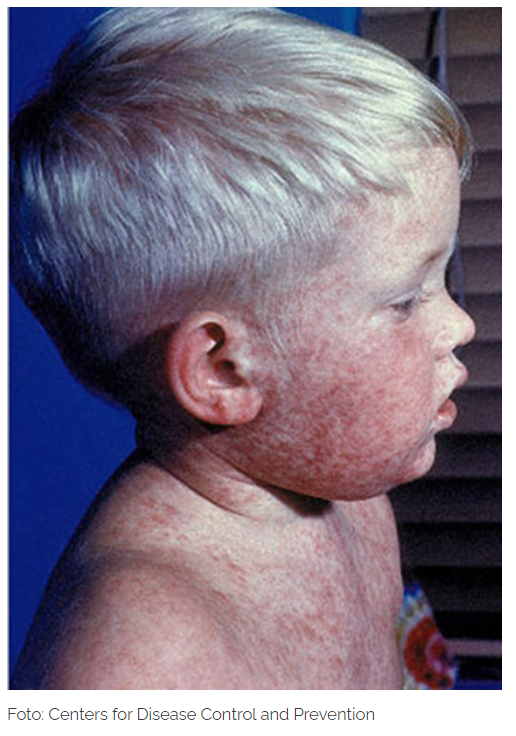
Zuerst treten grippeähnliche Symptome auf wie hohes Fieber, Kopf- und Gliederschmerzen, Übelkeit sowie Erbrechen. Im weiteren Verlauf kommt es zu einer schmerzhaften Nackensteifigkeit, welche ein sehr typisches Symptom für eine Meningitis ist.
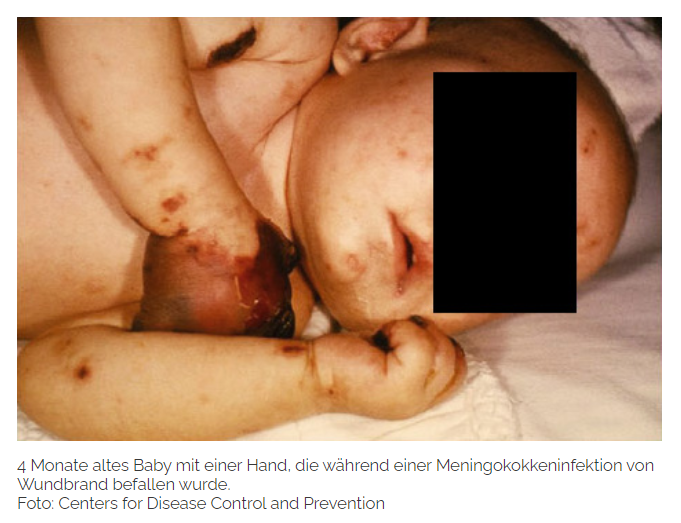
Bei einer bakteriellen Meningitis kommt es schnell zu einer Verschlimmerung die Symptome und kann unbehandelt zum Tod führen. Zu dem hochakuten Krankheitsbild gehören neben starken Kopfschmerzen, extreme Nackensteifigkeit und Fieber auch neurologische Ausfallerscheinungen wie beispielsweise Bewusstseinseintrübung und verwaschene Sprache. Sollte ein Verdacht auf eine bakterielle Meningitis vorliegen, muss so schnell wie möglich ein Arzt aufgesucht werden. Bei einer Meningokokken bedingte Meningitis kann eine rasche Behandlung entscheidend für die Prognose sein. Da es schwierig ist, den weiteren Verlauf der Infektion zu bestimmen und noch weitere Komplikationen auftreten können. Zu den weiteren Komplikationen gehört beispielsweise eine Blutvergiftung. Aufgrund der hohen Ungewissheit sollte eine Meningokokken-Infektion in jedem Fall in einem Krankenhaus behandelt werden. Eine durch Viren ausgelöste Meningitis verläuft im Allgemeinen milder als eine bakterielle Hirnhautentzündung. Anzeichen treten erstmals zwei bis vierzehn Tage nach der Infektion auf.
Aufgrund des hohen Risikos wird bereits bei Verdacht auf eine Meningokokken bedingte Meningitis eine Antibiotika-Therapie begonnen. Erst nach genaueren Untersuchungen wird die Behandlung angepasst, dies soll eine Verschlimmerung der Infektion vorbeugen. Handelt es sich bei der Hirnhautentzündung um eine virusinfizierte Entzündung, werden meist nur die Symptome behandelt und die Antibiotika-Therapie eingestellt. Bei einer Meningokokken bedingten Hirnhautentzündung wird die Therapie weitergeführt und die Patienten werden in Einzelzimmer untergebracht, um eine Infektion von anderen Patienten vorzubeugen. In manchen Fällen kommt es nach einer abgeheilten Meningitis zu Folgeschäden wie Gehörschäden, Lähmungserscheinungen oder Beeinträchtigung der Psyche oder des Verhaltens.
Um das Risiko einer Meningitis zu lindern, empfiehlt die STIKO eine Impfung gegen Meningokokken. Es wird ein Impfstoff empfohlen, der nicht nur gegen die Infektion von Meningokokken schützt, sondern auch gegen Pneumokokken und Homophiles influenzae Typ B. Da vor allem Kinder unter fünf Jahren gefährdet sind, sollten alle Kinder im Alter von 12-23 Monaten geimpft werden. Die Meningokokken-Impfung ist in der Regel gut verträglich. Es kann zu typischen Nebenwirkungen wie Rötung und Schwellung der Einstichstelle kommen, welche schmerzen kann. In seltenen Fällen kann es zu einer allergischen Reaktion kommen. Hatte ein Patient in der Vorgeschichte eine allergische Reaktion auf die Diphtherie-Impfung, kann eine Meningokokken-Impfung nicht durchgeführt werden.
Zusammenfassung:
Inkubationszeit: 2-10 Tage
Symptome: Zu Beginn kommt es zu Grippe ähnlichen Symptomen wie Kopfschmerzen, Fieber, Schüttelfrost und Nackensteifigkeit. Binnen weniger Stunden entwickelt sich ein lebensbedrohliches Krankheitsbild (Blutvergiftung, Hirnhautentzündung, Blutdruckabfall, Organversagen)
Behandlung: Antibiotika
Erreger: Bakterien
Infektionsweg: Tröpfcheninfektion
Lernmaterial:
- Lernkarten
- Impfstoff
- Foliensatz
- Fragensammlung
Quellen:
Ommen, Oliver (o.J.): Meningokokken- Impfung bei Kindern, URL: https://www.impfen-info.de/impfempfehlungen/fuer-kinder-0-12-jahre/meningokokken.html, Aufruf am 17.07.2020.
Zimmermann, Melanie (2020): Meningokokken- Impfung, URL: https://www.netdoktor.de/impfungen/meningokokken-impfung/, Aufruf am 17.07.2020.
Sinowatz, Fabian (2018): Meningitis, URL: https://www.netdoktor.de/krankheiten/meningitis/, Aufruf am 17.07.2020.